Как питаться чтобы суставы были здоровыми
Содержание:
- Что можно и нужно есть при остеопорозе
- Рекомендуемый комплекс упражнений (через месяц после операции)
- Виды артроза тазобедренного сустава
- Общие принципы диеты
- Виды
- Разрешенные продукты
- Последствия сотрясения мозга
- Преимущества нашей клиники
- Как он развивается
- Как это работает?
- Симптомы
- Причины остеохондроза
- Причины
- Методы лечения остеохондроза
- Дыхательные нарушения бывают следующих видов:
- Мифы, с которыми мы сталкиваемся в ежедневной практике
Что можно и нужно есть при остеопорозе
В первую очередь важно потреблять как можно больше кальция. Предлагаем таблицу того, что едят при остеопорозе, чтобы восполнить дефицит этого нутриента
| Продукт питания | Объем одной порции | Содержание в одной порции кальция в мг |
|
Молоко и молочные продукты |
250 мл |
300 |
|
Мороженое |
250 г |
208 |
|
Йогурт цельномолочный |
250 г |
275 |
|
Обезжиренный йогурт |
250 г |
452 |
|
Голландский сыр |
30 г |
195 |
|
Домашний обезжиренный сыр |
30 г |
138 |
|
Сыр чеддер |
30 г |
211 |
|
Швейцарский сыр |
30 г |
259 |
|
Пармезан |
1 столовая ложка |
69 |
|
Мясо моллюсков |
100 г |
88 |
|
Консервированный с костями лосось |
100 г |
198 |
|
Устрицы |
5-8 шт. |
94 |
|
Консервированные с костями сардины |
100 г |
449 |
|
Сушеный инжир |
5 шт. |
126 |
|
Апельсин |
1 шт. |
66 |
|
Чернослив |
10 шт. |
51 |
|
Фундук или миндаль |
15 шт. |
38 |
|
Семена подсолнечника |
30 г |
34 |
|
Тофу |
100 г |
128 |
|
Красные бобы |
½ стакана |
110 |
|
Вареная брокколи |
2/3 стакана |
88 |
|
Фенхель в сыром виде |
100 г |
100 |
|
Вареная белокочанная капуста |
½ стакана |
134 |
|
Сырые морские водоросли |
100 г |
567 |
|
Сырая ламинария |
100 г |
1,093 |
|
Тыква |
1 шт. среднего размера |
122 |
Важно! Все блюда должны готовиться в щадящем режиме, чтобы максимально сохранить все полезные вещества и витамины, в том числе кальций. Предлагаем таблицу того, что можно и нельзя есть при остеопорозе
В перечень разрешенных продуктов включены не только богатые кальцием, но и другими незаменимыми при данном заболевании нутриентами
Предлагаем таблицу того, что можно и нельзя есть при остеопорозе. В перечень разрешенных продуктов включены не только богатые кальцием, но и другими незаменимыми при данном заболевании нутриентами.
| Разрешенные продукты | Крайне нежелательные продукты |
|
|
Важно! Количество свежих фруктов и овощей должно быть умеренным. Это связано с тем, что пищевые волокна, содержащиеся в них, нарушают усвоение кальция, если употребляются в избытке
Рекомендуемый комплекс упражнений (через месяц после операции)
Общие рекомендации:
- Вначале делайте от 1 до 5 повторений упражнений 2 раза в день, доведя до 10 повторов каждого упражнения 2 раза в день.
- Выполняйте упражнения плавно и медленно, без резких движений. Если при выполнении вы почувствуете дискомфорт или болезненные ощущения, то некоторое время не делайте это упражнение. Если такие ощущения приобретают стойкий характер, следует обратиться к врачу.
- Интенсивность нагрузок зависит от вашего самочувствия. Как только появляется боль, снижайте интенсивность упражнений.
Упражнение 1. Лечь на спину. Медленно согнуть ноги в коленях и прижать к груди, почувствовать напряжение в ягодичных мышцах. Расслабить ягодичные мышцы. Держать ноги согнутыми в течение 45-60 секунд, затем медленно их выпрямить.
Упражнение 2. Лечь на спину, ноги согнуть в коленях, руки на полу в разные стороны. Приподнять таз над полом и удерживать в течение 10-15 секунд. Довести время удерживания до 60 секунд.
Упражнение 3. Лечь на спину, руки за голову, ноги согнуты в коленях. Ноги поочередно поворачивайте сначала в правую, затем в левую сторону, касаясь коленом пола; верхняя часть тела остается в горизонтальном положении. Удерживать ноги в повернутом положении до 60 секунд.
Упражнение 4. Лечь на спину, ноги согнуть в коленях, руки скрестить на груди, подбородок прижать к груди. Напрягая мышцы брюшного пресса, согнуться вперед и удерживаться в таком положении 10 секунд, затем расслабиться. Повторить от 10 до 15 раз, постепенно увеличивая число повторений.
Упражнение 5. Исходное положение на руках и согнутых в коленях ногах. Одновременно левую ногу и правую руку вытягивать горизонтально и зафиксироваться в таком положении от 10 до 60 секунд. Повторить, поднимая правую руку и левую ногу.
Упражнение 6. Исходное положение: лежа на животе, руки согнуты в локтевых суставах, лежат около головы. Выпрямляя руки, поднимите верхнюю часть тела и голову вверх, прогнувшись в поясничной области, при этом бедра не отрывайте от пола. Удерживайтесь в таком положении в течение 10 секунд. Опуститесь на пол и расслабьтесь.
Упражнение 7. Исходное положение лежа на животе, кисти рук под подбородком. Медленно, невысоко, поднимайте прямую ногу вверх, не отрывая таза от пола. Медленно опустите ногу и повторите с другой ногой.
Упражнение 8. Исходное положение: встаньте на одну ногу, вторую, выпрямленную, положите на стул. Наклоняясь вперед, сгибайте в колене ногу, лежащую на стуле, и удерживайтесь в таком положении в течение 30-45 секунд. Выпрямитесь и вернитесь в исходное положение.
Виды артроза тазобедренного сустава
На типы, формы и виды коксартроз разделяется по разным критериям: происхождению, характеру течения, особенностям изменения в тканях и т.д.
По происхождению
По этому признаку выделяют:
- первичный или идиопатический тип, происхождение которого не удается установить;
- вторичный, с установленными причинами, перенесенными травмами, заболеваниями, например:
- посттравматический коксартроз – развивается после перенесенных травм (переломов, вывихов, разрывов связок) или на фоне длительного незначительного травмирования у спортсменов и лиц, занимающихся тяжелым физическим трудом;
- на фоне воспалительных процессов в суставах (артритов):
- локализованных – патологический процесс только в ТБС;
- генерализованных – воспаляются множественные суставы (ревматоидный, псориатический, реактивный артриты).
По характеру течения
Дегенеративно-дистрофические поражения ТБС всегда протекают медленно, хронически. Но в течении таких болезней выделяют два типа:
- малосимптомный – протекает незаметно или с неярко выраженными симптомами, при этом рентгенологические изменения могут прогрессировать независимо от отсутствия клинических признаков; чаще развивается у лиц молодого и среднего возраста;
- манифестный – все симптомы ярко выражены, изменения на рентгене от них отстают или полностью соответствуют; чаще встречается в пожилом возрасте; течение этого типа делится на быстро и медленно прогрессирующее.
Больной сустав на рентгене (справа)
По особенностям изменения в суставных тканях
Разрушение внутрисуставного хряща сопровождается разрастанием заместительной соединительной ткани. По этому признаку выделяют следующие типы п изменений в ТБС:
- гипертрофический – соединительная ткань разрастается избыточно, образуя многочисленные остеофиты и склероз костной подхрящевой ткани; формируется:
- деформирующий артроз тазобедренного сустава – самый частый исход заболевания; из-за разросшихся остеофитов изменяется форма сустава, могут ущемляться веточки иннервирующих суставы нервов, что приводит к появлению сильных болей; быстро формируется нарушение функции ноги, подробнее о нем читайте тут;
- атрофический – разрастание соединительной ткани незначительное, что приводит к дальнейшему травмированию и разрушению костной ткани.
Общие принципы диеты
Улучшить самочувствие больного остеохондрозом можно за счет достаточного поступления в организм полезных веществ — мукополисахаридов, жиро- и водорастворимых витаминов. Для правильного функционирования позвонков, межпозвонковых дисков, связочно-сухожильного аппарата необходимы определенные микроэлементы. Это кальций, фосфор, медь, натрий, марганец, магний, калий, молибден, сера. Микроэлементы в больших количествах содержатся в свежих овощах, фруктах, ягодах, злаковых и бобовых культурах.
Для пациентов со многими хроническими патологиями разработаны специальные диеты. Но только не для больных остеохондрозом. Диетологи рекомендуют им придерживаться диеты №15 по Певзнеру с достаточным содержанием макронутриентов, минеральных веществ, витаминов. Ее усредненная энергетическая ценность — 2600-2700 ккал.
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Разрешенные продукты
В первую очередь, в диете при остеохондрозе должны содержаться продукты, богатые хондропротекторами, — мукополисахариды. Это из них состоит хрящевая ткань суставов, в том числе и межпозвоночных. Натуральные хондропротекторы в неизмененном виде усваиваются в пищеварительном тракте и встраиваются в хрящевую ткань.
Больные остеохондрозом нуждаются в коллагене, который входит в состав соединительной ткани.
Содержание белков в суточном рационе должно составлять примерно треть от общего количества нутриентов. Необходимы как животные, так и растительные белки, ведь именно из них строятся новые клетки.
Кроме того, диета должна быть богата микро- и макроэлементами, которые участвуют в обмене остеоцитов (кальций, магний, фосфор, марганец). При недостатке магния кальций, который является основным минералом костной ткани, вымывается из костей и откладывается в почках. Фосфор незаменим для роста и развития костной ткани, участвует в кроветворении. Марганец необходим для питания межпозвоночных дисков, не имеющих кровеносных сосудов.
Не стоит забывать и о важнейших витаминах, которые должны в большом количестве содержаться в лечебном питании при остеохондрозе. Витамин Д нужен для усвоения кальция, а вместе с витамином А он регулирует кальциево-фосфорный обмен. Токоферол (витамин Е) – природный антиоксидант, улучшает регенерацию всех тканей, в том числе костной и соединительной, замедляет старение. Витамины группы В участвуют в метаболизме костной ткани, аскорбиновая кислота незаменима при обмене коллагена, восстановительных процессах, кроме того, она стимулирует иммунитет и снижает холестерин.
В список разрешенных продуктов входят:
- хлеб черный и отрубной, подсушенный или вчерашний (источники клетчатки и витаминов группы В);
- холодец, заливная рыба, желе (источники мукополисахаридов и коллагена);
- мясо нежирных сортов: телятина, говядина, крольчатина, индейка, курица (источник животного белка);
- молоко и кисломолочные продукты, творог, сыры (богаты кальцием);
- гречневая, кукурузная, пшеничная крупы, просо, бобовые, орехи (источники растительного белка);
- яйца, сливочное масло, морская рыба (источники витамина Д);
- морская рыба и морепродукты (содержат полиненасыщенные жирные кислоты, витамин Д, фосфор, витамины группы В);
- свежие фрукты, ягоды и овощи (богаты практически всеми витаминами);
- растительные масла, неочищенные крупы, например, нешлифованный рис (источники токоферола);
- марганец содержится в картофеле, бананах, орехах, семечках, морской капусте, злаках;
- варенье, мед, желе из фруктов и ягод;
- зеленый чай, минеральная негазированная вода, отвар шиповника (витамины и минералы).
Последствия сотрясения мозга
При сотрясении головного мозга происходит нарушение положения костей черепа (относительно друг друга), блокировка движений в швах черепа.
Это способно привести к следующим последствиям:
- повышенной утомляемости;
- ухудшению краткосрочной памяти;
- головной боли хронического характера;
- потери ориентации в пространстве;
- ухудшению слуха и зрительной функции.
Кроме того, если своевременно не провести реабилитацию, через несколько месяцев могут возникнуть и другие симптомы – отдаленные последствия травмы.
К отдаленным последствиям относятся:
Посткоммоционный синдром
Cамое частое последствие черепно-мозговой травмы. Оно появляется на фоне отсутствия своевременной диагностики и лечения. Симптоматика проявляется спустя 2-3 месяца, избавиться от нее трудно. Среди типичных признаков сотрясения отмечаются серьезные расстройства сна (человека мучает бессонница), регулярные приступы головокружения, снижение работоспособности и чувство тревоги.
Эпилептические припадки
Для появления эпилептического очага в головном мозге зачастую хватает несильного удара (если у человека есть генетическая предрасположенность к развитию эпилепсии). Первые судорожные припадки, как правило, возникают спустя 6-12 месяцев после сотрясения головного мозга, что значительно усложняет диагностику.
Когнитивные расстройства
Расстройства когнитивной сферы включают ухудшение памяти, повышенную утомляемость при умственной деятельности, проблемы с восприятием новой информации и ее запоминанием. Некоторые люди теряют часть знаний, словарный запас уменьшается.
Гораздо реже встречаются другие последствия. К примеру, неадекватное восприятие организмом спиртосодержащих напитков и пониженная продукция ликвора, когда спинномозговая жидкость вырабатывается в недостаточном количестве, что сопровождается хронической усталостью и апатией
Чтобы избежать появления негативных последствий, важно своевременно пройти реабилитацию.
Преимущества нашей клиники
Многопрофильная клиника «Энергия здоровья» — это опытный персонал и самое современное оборудования для диагностики и лечения различных заболеваний. Мы предоставляем каждому клиенту медицинские услуги высокого качества, которые включают:
- подробное обследование для точного определения причины жалоб;
- консультации узких специалистов непосредственно в клинике, а также общение с зарубежными врачами при необходимости;
- комплексное лечение, подобранное в соответствии с показаниями и индивидуальными особенностями организма;
- малые хирургические операции непосредственно в клинике;
- собственный дневной стационар для максимального удобства;
- составление реабилитационных программ;
- доступные цены и обслуживание в рамках ДМС.
Полинейропатия – это опасное осложнение многих состояний и заболеваний. Не стоит надеяться, что симптомы ограничиваются простым покалыванием, со временем состояние будет ухудшаться. Не затягивайте с обращением к врачу, запишитесь на консультацию к неврологам клиники «Энергия здоровья».
Как он развивается
Шейный отдел включает 7 позвонков, наиболее подвижных из всего позвонкового столба. Если в организме происходят определенные патологические процессы, шейные позвонки, защищенные эластичной хрящевой «пластинкой» (диском), покрываются остеофитами (костными разрастаниями). Хрящ, в свою очередь, истончается и разрушается, а прилегающие мягкие ткани атрофируются.
Межпозвоночный диск может выпячиваться и сдавливать ближайшие ткани или нервы. Позвонки меняют свою форму, что приводит к деформациям позвоночника. Если они имеют ярко выраженный характер, у пациента развивается деформирующий шейный артроз.
Иногда причиной артроза шеи становится… плоскостопие!
Как это работает?
Как же действуют эти препараты в наших желудках? Всё очень просто, негативное воздействие реализуется за счёт дисбаланса защитных и агрессивных сил. У нас в желудке существует ряд защитных механизмов, позволяющих противостоять натиску агрессоров. Среди последних:
- Кислота, которая по своему pH-балансу приближается к аккумуляторной кислоте
- Желчь и сок поджелудочной железы, которые могут забрасываться в желудок.
- Ряд лекарственных препаратов.
- Алкоголь и никотин.
- Раздражающие пищевые компоненты (специи, острая пища и т.д.)
- Инфекция Helicobacter pylori и так далее.
Защищается желудок за счет мощного слоя слизи и бикарбонатов, которые нейтрализуют кислоту, адекватного кровоснабжения, способности очень быстро регенерировать. Когда мы используем НПВС препараты, баланс сил изменяется в сторону агрессивных механизмов и происходит поражение слизистого и подслизистого слоя желудка и 12-перстной кишки.
Симптомы
Главным характерным признаком невралгии тройничного нерва является приступообразная боль. Она наступает внезапно и по своей интенсивности и скорости распространения напоминает удар электрическим током. Обычно интенсивное болевое ощущение вынуждает пациента замереть на месте в ожидании облегчения. Приступ может длиться от нескольких секунд до 2-3 минут, после чего наступает период затишья. Следующая волна боли может прийти в течение нескольких часов, дней, недель или месяцев.
Со временем длительность каждого приступа невралгии увеличивается, а периоды затишья сокращаются вплоть до развития непрерывной ноющей боли.
Провоцирующим фактором выступает раздражение триггерных точек:
- губы;
- крылья носа;
- область бровей;
- средняя часть подбородка;
- щеки;
- область наружного слухового прохода;
- ротовая полость;
- височно-нижнечелюстной сустав.
Человек нередко провоцирует приступ при выполнении гигиенических процедур (расчесывание волос, уход за полостью рта), при жевании, смехе, разговоре, зевоте и т.п.
В зависимости от места поражения боль захватывает:
- верхнюю половину головы, висок, глазницу или нос, если затронута глазная ветвь нерва;
- щеки, губы, верхнюю челюсть – при поражении верхнечелюстной ветви;
- подбородок, нижнюю челюсть, а также зону впереди уха – при невралгии нижнечелюстной ветки.
Если поражение затронуло все три ветки или сам нерв до его разделения, боль распространяется на соответствующую половину лица целиком.
Болевые ощущения сопровождаются другим нарушениями чувствительности: онемением, чувством покалывания или ползанья мурашек. С пораженной стороны может отмечаться гиперакузия (повышенная слуховая чувствительность).
Поскольку тройничный нерв содержит не только чувствительные, но и двигательные пути передачи импульсов, при невралгии наблюдается соответствующая симптоматика:
- подергивание мимической мускулатуры;
- спазмы мускулатуры век, жевательных мышц;
Третья группа проявлений невралгии – это трофические нарушения. Они связаны с резким ухудшением кровообращения и оттока лимфы. Кожа становится сухой, начинает шелушиться, появляются морщины. Наблюдается локальное поседение и даже выпадение волос в пораженной области. Страдает не только волосистая часть головы, но и брови с ресницами. Нарушение кровоснабжения десен приводят к развитию пародонтоза. В момент приступа пациент отмечает слезотечение и слюнотечение, отечность тканей лица.
Постоянные спазмы мышечных волокон с больной стороны приводят к асимметрии лица: сужению глазной щели, опущению верхнего века и брови, перемещению уголка рта вверх со здоровой стороны или опущение с больной.
Сам пациент постепенно становится нервным и раздражительным, нередко ограничивает себя в еде, поскольку жевание может стать причинной очередного приступа.
Причины остеохондроза
Причины, вызывающие остеохондроз, достаточно разнообразны.
Во-первых, с возрастом эластичность межпозвоночных дисков постепенно утрачивается. Это означает, что наша спина требует особого внимания. Длительное пребывание в положении, вызывающем перекос позвоночника, может вызвать необратимые изменения. Следует избегать сидения в несимметричной позе, бороться с привычкой лежать только на одном каком-то боку, переносить груз (например, сумку) только в одной руке.
Малоподвижный образ жизни губительно сказывается на здоровье позвоночника. Необходимо двигаться, однако при этом физические нагрузки должны быть умеренными. Следует давать позвоночнику возможность восстановиться после нагрузки, а также желательно избегать травм, которые также приводят к развитию патологий позвоночника.
Вторая группа причин связана с нарушением обмена веществ и неправильным питанием. Пища, богатая углеводами и жирами, насыщает организм калориями, которые нам, при нашей сидячей городской жизни, часто просто негде потратить; в результате энергия откладывается в виде жировой ткани, создавая избыточный вес. Ожирение – это повышенная нагрузка на позвоночник, которая приводит к развитию остеохондроза. К тому же, подобная диета обычно содержит недостаточное количество микроэлементов (кальция, калия, фосфора, магния, марганца и других), которые так необходимы для укрепления костной ткани. Причиной избыточного веса часто являются и эндокринные заболевания. При этом нарушение энергетического, водного или минерального обмена также способно негативно сказаться на тканях, участвующих в строении позвоночника.
Факторами, способствующими развитию остеохондроза, могут быть:
- плоскостопие;
- гормональные изменения;
- инфекционные заболевания;
- нарушения местного кровообращения,
а также некоторые другие факторы.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
Методы лечения остеохондроза
Лечение остеохондроза желательно начинать как можно раньше, поскольку патологические изменения в позвоночнике в большинстве случаев необратимы.
Поэтому лечение направлено, прежде всего, на устранение боли и на
предотвращение дальнейшего развития заболевания.
Курс лечения, как правило, комплексный и назначается индивидуально, в зависимости от состояния больного. В «Семейном докторе» для лечения остеохондроза используются:
Медикаментозное лечение
В первую очередь лечение направлено на купирование (устранение) болевого синдрома. Используются противовоспалительные препараты и миорелаксанты (препараты, расслабляющие мышцы).
Также в лечении остеохондроза применяются средства, улучшающие циркуляцию крови, хондопротекторы (препараты восстанавливающие хрящевую ткань), препараты витамина D и кальция.
Массаж
Массаж при остеохондрозе снимает мышечный тонус, стимулирует кровоток в области позвоночника, улучшает обменные процессы. Это служит укреплению позвонков и межпозвонковых дисков, подавлению воспаления и уменьшению болевых ощущений.
Физиотерапия
При остеохондрозе применяются такие методы физиотерапии как электрофорез, фонофорез, УВЧ, магнитотерапия.
Рефлексотерапия
Рефлексотерапия при остеохондрозе используется в качестве дополнительного терапевтического метода. Иглоукалывание способствует снятию болевого синдрома, уменьшению воспаления, нормализации кровообращение, повышает воздействия применяемых медицинских препаратов.
Лечебная физкультура
Лечебная физкультура при остеохондрозе направлена, прежде всего, на устранение болей и восстановление подвижности позвоночника. Используется комплекс специально подобранных упражнений.
Профилактика остеохондроза
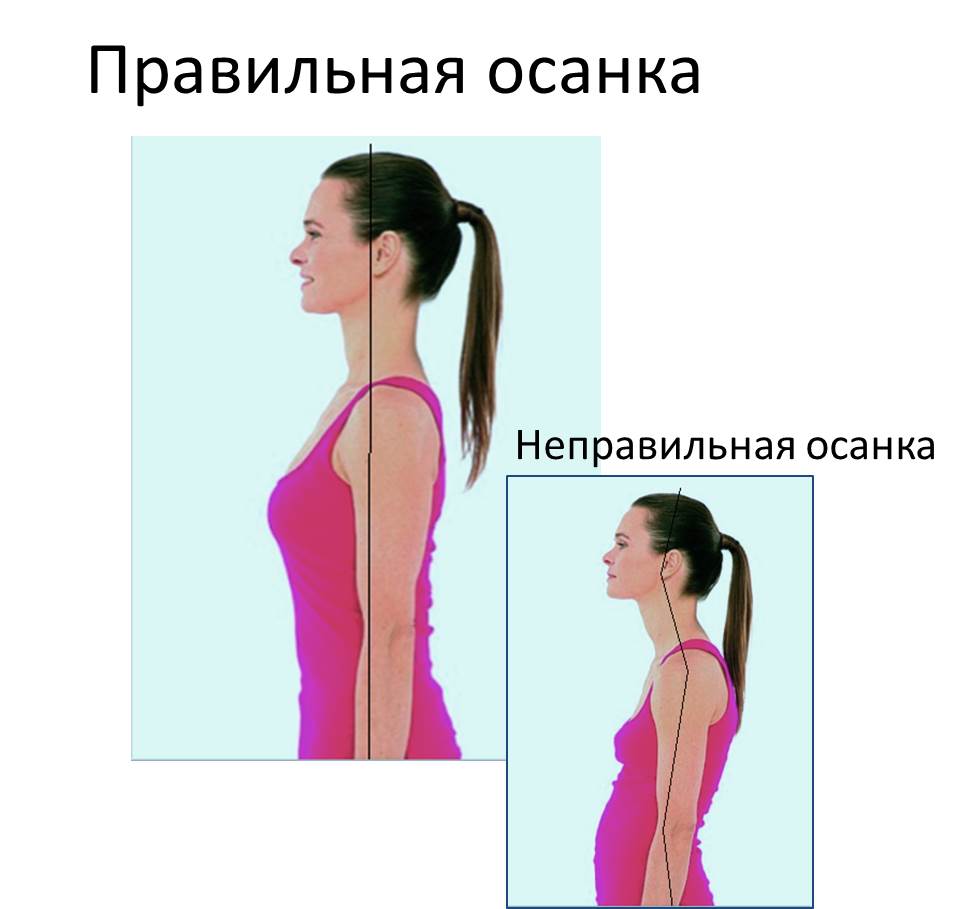 В качестве профилактики остеохондроза врачи «Семейного доктора» рекомендуют:
В качестве профилактики остеохондроза врачи «Семейного доктора» рекомендуют:
- сохранять правильную осанку. Осанка – это привычное положение тела в положении стоя. В идеале голова и спина должны находиться на одной вертикали, плечи – на одном уровне, живот втянут, а грудь приподнята. Привычка тела вырабатывается упражнением, поэтому за осанкой надо следить – не горбиться и не сутулиться;
- вести подвижный образ жизни, заниматься гимнастикой;
- полезно висеть на турнике – при этом позвоночный столб растягивается;
- спать на жестком матрасе. Целесообразно приобрести ортопедический матрас и подушку;
- следовать сбалансированной диете, употребляя пищу, содержащую достаточное количество витаминов и минеральных веществ.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Дыхательные нарушения бывают следующих видов:
Наиболее значительной степени дыхательные нарушения достигают во время гипервентиляционного криза, развивающегося как один из вариантов панической атаки. У пациента возникает страх задохнуться и другие характерные для панической атаки симптомы. Эффективным методом купирования гипервентиляционного криза является дыхание в бумажный или целлофановый мешок. При этом пациент дышит собственным выдыхаемым воздухом с повышенным содержанием углекислого газа, что приводит к уменьшению симптомов.
Наряду с классическими проявлениями ГВС имеются и другие расстройства, характерные для психовегетативного синдрома в целом: сердечно-сосудистые нарушения, расстройства со стороны желудочно-кишечного тракта, изменения сознания, различные болевые проявления.
Синдром раздражённого кишечника сопровождается болью или дискомфортом в животе, изменением частоты или консистенции стула. Проявляется следующими симптомами: стул реже 3 раз в неделю или чаще 3 раз в день, твёрдая консистенции стула или жидкий или кашицеобразный кал, напряжение при акте дефекации, императивные позывы на дефекацию, ощущение неполного опорожнения кишечника, выделение слизи при дефекации, ощущение вздутия и переполнения в животе.
Синдром раздражённого мочевого пузыря сопровождается такими симптомами как, частые позывы на мочеиспускание, повелительное и болезненное мочеиспускание с небольшим количеством выделяемой мочи, чувство неполного опорожнения мочевого пузыря, боли в области мочевого пузыря и промежности, неприятные ощущения в уретре.
Дисменорея – нарушение менструаций, выражающееся в схваткообразной или ноющей боли внизу живота в крестцовой и поясничной области, верхней части бёдер, сопровождающееся общим недомоганием. Симптоматика начинает проявляться за несколько часов или дней до начала месячных, усиливается с их началом и продолжается на протяжении всего периода. Как и для любой висцеральной боли, очень типично появление вегетативных и эмоциональных реакций, которые предшествуют или сопровождают боль, таких как тошнота, рвота, изменение частоты сердечного ритма, диарея и тревога.
Синдром Рейно — характеризуется спазмом сосудов, проявляющимся побелением, посинением и последующим покраснением пальцев рук, реже ног, в связи с воздействием холода и эмоциональных стрессов. Сопровождается похолоданием, онемением, чувством мурашек и болями; в межприступный период кисти могут оставаться холодными, синюшными. Помимо конечностей аналогичные проявления могут отмечаться в области кончика носа, подбородка, мочек ушей и языка. Продолжительность приступа колеблется от нескольких минут до нескольких часов.
Высока представленность при ФМ туннельных синдромов. Туннельные синдромы (синонимы: компрессионно-ишемическая невропатия, туннельная невропатия, ловушечная невропатия)- синдромы поражения нервов (невропатия) вследствие сдавления в патологически измененных мышечных, фиброзных или костных каналах (туннелях), через которые проходят нервные стволы.
Нарушения равновесия: пациенты FMS часто обеспокоены проблемой равновесия. Так как считается, что фибромиалгия затрагивает мышцы глаз, тошнота или нарушение зрительного восприятия могут возникать при движении автомобиля, чтении книги или слежением за объектом. Ослабление мышц шеи, появление в них триггерных пунктов (болезненных точек) могут вызывать головокружение или потерю равновесия. Некоторые пациенты с фибромиалгией имеют постуральную гипотензию — снижение кровяного давления после перевода тела в вертикальное положение.
У некоторых пациентов может развиваться синдром беспокойных ног. Он проявляется следующими симптомами: 1) побуждение двигать ногами, вызванное или сопровождаемое неприятными ощущениями в ногах, иногда очень болезненными, 2) появление или нарастание симптомов в состоянии покоя, 3) уменьшение или исчезновение симптомов при движении, 4) усиление симптомов вечером или ночью.
Пациенты с фибромиалгией отмечают высокую метеочувствительность и зависимость выраженности симптомов ФМ от погодных условий. При этом самая выраженная связь отмечена между погодными факторами и уровнем боли. У пациентов с большей метеозависимостью отмечена также большая представленность психовегетативных расстройств и психических нарушений.
Мифы, с которыми мы сталкиваемся в ежедневной практике
Миф 1. Использование НПВС препаратов в виде свечей является менее агрессивным для желудка, нежели приём таблеток
Это 100% миф. Патогенное, разрушительное действие лекарства реализуется через кровь, доставляющую его по сосудам в желудок.
Миф 2. В качестве «гастропротекторов» можно использовать лекарства из группы антацидов — Ренни, Маалокс, Фосфалюгель и H2-блокаторы (Ранитидин и Фамотидин)
В данном случае они не эффективны.
Миф 3. Принимать ингибиторы протонной помпы можно нерегулярно
Дело в том, что если пожилому человеку назначили на всю жизнь противовоспалительный препарат, абсолютно бессмысленно назначать гастропротекцию на месяц. В подобных случаях лекарства должны приниматься строго параллельно.
Миф 4. В качестве «гастропротекторов» могут выступать пищевые продукты (кисели и пр.)
Этот миф, как абсолютно фантастический, мы оставим без комментариев.








