Как восстановить организм после запоя
Содержание:
- Действительно ли почки могут страдать вследствие имеющихся хронических заболеваний? Кто в группе риска?
- Животный белок вредит почкам
- Как вовремя заметить у себя первые признаки неблагополучия в работе почек?
- Лечение почечной недостаточности
- Для чего используется инфузионная терапия?
- Диета при нефролитиазе – почечнокаменной болезни
- Восстановление сердечно-сосудистой системы после запоя
- Овощи и фрукты для очищения почек
- Восстановление деятельности ЖКТ
- Механизм развития диареи после курса антибиотиков
- Проведение инфузионной терапии
- Допустимые нормы кальция (международные рекомендации)
- Причины цистита
- Как восстановиться с помощью нарколога
- Сколько воды в организме?
- Мочекислые, цистиновые, оксалатные…
- Когда необходимо очищение почек
- Пока не поздно – пейте «Боржоми»!
Действительно ли почки могут страдать вследствие имеющихся хронических заболеваний? Кто в группе риска?
Да, если раньше первичные заболевания почки – поликистоз, пиелонефрит, гломерулонефрит – приводили к развитию почечной недостаточности, то сейчас на первый план выходят заболевания, которые, казалось бы, не имеют отношения к почкам: это сахарный диабет, артериальная гипертония, болезни обмена веществ (такие как подагра, ожирение). Они воздействуют на почки, вызывая их поражение. К сожалению, по мировой статистике этими заболеваниями страдает практически каждый 10-й житель планеты, то есть имеет хроническую болезнь почек. Почки могут быть как следствием заболеваний сердца, так и причиной. Это взаимно отягощающие факторы. При гипертонии страдают почки, соответственно, такие пациенты обязательно должны проверять состояние органов.
Животный белок вредит почкам
Растительный и животный белок
Ученые из Шанхая совместно с исследователями из Медицинского центра Университета Вандербильта провели научное исследование, посвященное связи камнеобразования в почках и употребления белка. Оказалось, что белковая пища увеличивает риск образования почечных камней на 14-16%. Результаты исследования опубликованы в «Journal of Urology».
В исследовании приняли участие 69166 женщин и 58054 мужчин. Все участники заполнили опросник по частоте приема различной пищи. Употребление белка у разных людей, принимавших участие в исследовании, значительно различалось. У некоторых оно составляло 33,5 г в день и выше, однако были и те, кто в день употреблял менее 19,3 г белковой пищи.
После восьмилетнего наблюдения врачи диагностировали камни в почках у 1451 женщины и 1202 мужчин. При этом выяснилось, что чаще всего почечнокаменная болезнь развивалась у поклонников животного белка. Риск появления камней в почках у них оказался выше на 17-20% по сравнению с теми, кто предпочитает растительную белковую пищу.
Причем тип пищи, из которой был получен животный белок (мясо, рыба, молочные продукты) не играл особой роли. Кроме того, выяснилось, что высокое белковое потребление повышает риск почечной недостаточности.
Питание – рекомендации
Желательно ограничить потребление животного белка, включая мясо, рыбу, морепродукты, птицу и яйца. Употребление большого количества животного белка повышает уровень мочевой кислоты в моче. Ешьте не более 2–3 порций животного белка в день.
Больным с камнями из оксалата и фосфата кальция подходят источники растительного белка:
- чечевица;
- горох;
- фасоль;
- тофу;
- орехи (при камнях из фосфата кальция).
Ограничьте количество потребляемой соли (натрия). Соль увеличивает вывод кальция с мочой. Норма – 2300 мг или меньше.
Желательно есть больше:
- свежих и замороженных фруктов и овощей;
- цельнозерновых продуктов;
- молока и йогурта.
Можно есть несоленые орехи и семена (при наличии камней из оксалата кальция, количество орехов следует ограничить, поскольку они содержат большое количество оксалатов).
- Ограничьте употребление рафинированных, готовых к употреблению продуктов и фаст-фуда, содержащих большое количество натрия.
- Замените соль травами, специями, приправами, цедрой/соком лимона или лайма, чесноком, имбирем или перцем.
- Ешьте продукты, богатые кальцием. Получать кальций нужно именно с пищей, а не принимать пищевые добавки. Низкий уровень кальция на самом деле увеличивает уровень оксалата в моче
К продуктам, богатым кальцием, относятся:
- молоко и другие молочные продукты;
- обогащенные кальцием продукты и напитки – тофу, соевые напитки и апельсиновый сок;
- рыбные консервы с костями.
Как вовремя заметить у себя первые признаки неблагополучия в работе почек?
К сожалению, почки достаточно долго «молчат», не говорят о себе, и заметить, что почки болеют, можно очень нескоро. Иногда жалобы на тошноту, слабость, отеки, повышение давления могут говорить о далеко зашедшей стадии почечной недостаточности, когда все консервативные методы будут уже неэффективны. Поэтому заботой и выявлением проблем с почками нужно заниматься тогда, когда они о себе еще не говорят столь открыто. Методы диагностики простые, но информативные – общий анализ крови, мочи, УЗИ почек, определение креатинина и мочевины в биохимическом анализе крови. Это позволяет выявить скрытые заболевания почек и, соответственно, как можно скорее начать лечение для того, чтобы затормозить патологический процесс.
Лечение почечной недостаточности
Если диагностика подтвердила, что у пациента почечная недостаточность протекает в острой форме, то его немедленно помещают в стационарное отделение лечебного учреждения. Нужно будет проводить лечение сразу и основного заболевания, и почечной недостаточности. Обязательно назначается медикаментозная терапия для стабилизации состояния пациента и нормализации функций почек:
- солевые растворы – вводятся капельно, необходимы для восстановления общего водно-солевого баланса;
- мочегонные препараты – почечная недостаточность характеризуется задержкой мочи, которую нужно устранить;
- средства для улучшения кровообращения в органах малого таза;
- препараты эритропоэтина;
- витамин D.
Если почечная недостаточность протекает в хронической форме и отмечается длительное нарушение фильтрационной функции почек, то больному назначается процедура гемодиализа – аппаратное очищение крови. Манипуляция выполняется регулярно, устраняет из организма токсины. Если хроническая почечная недостаточность протекает в тяжелой форме, гемодиализ не дает положительных результатов, то пациенту показана трансплантация почек. После операции проводится терапия, повышающая иммунитет и предупреждающая отторжение пересаженного органа организмом.
Независимо от того, острая или хроническая почечная недостаточность подтверждена диагностикой, пациентам показаны общие мероприятия:
- ограничение употребления жидкости – поможет стабилизировать водно-солевой баланс и нормализовать мочеиспускание;
- отказ от употребления некоторых лекарственных препаратов – действие согласовывается с узкими специалистами, если пациенту прописаны медикаменты пожизненно;
- коррекция меню – диета подразумевает строгий контроль за употреблением соли, орехов, молочных продуктов, печени, мяса.
Для чего используется инфузионная терапия?
Инфузионная (трансфузионная) терапия – используются во всех случаях, когда организм болен а также в качестве профилактики до и после болезни: после простуды, бронхита, гриппа, стрессов, перелетов, при хронической усталости, апатии, интоксикациях различного генеза – например, интоксикации после вирусных инфекций.
Общеукрепляющие капельницы показаны людям с синдромом хронической усталости, перед хирургическим лечением и после операции.
Улучшению функциональной активности организма способствуют комплексные капельницы с витаминами, которые прекрасно работают на клеточном уровне.
Достичь идеальной сбалансированности витаминов в организме при употреблении продуктов невозможно. Этому препятствуют несколько факторов – недостаточное количество витаминов, поступающих с пищей, и часто — нарушение работы ЖКТ
Эффективной альтернативой выступает внутривенная инфузионная терапия, которая подразумевает введение комплекса аминокислот, витаминов и полезных микроэлементов внутривенно для восстановления (омоложения) организма или иммунокоррекции.
Капельницы для укрепления организма прописывают пациентам с нарушением обмена веществ. Их назначают при умственном переутомлении, частых стрессовых ситуациях, энергетическом истощении организма.
Они придают энергию, улучшают работу скелетной мускулатуры, снимают мышечные спазмы. Их активно используют люди, ведущие здоровый образ жизни.
Диета при нефролитиазе – почечнокаменной болезни
Приблизительно 9% населения страдают от нефролитиаза – камней в почках. Существует четыре основных типа почечных камней (конкрементов), содержащих кальций, мочевую кислоту, фосфаты и оксалаты. Диета при этом заболевании зависит от типа образующихся камней:
- При наличии камней, состоящих из солей мочевой кислоты, нужно уменьшить потребление красного мяса, моллюсков и бульонов, поскольку эти продукты имеют высокую концентрацию пуринов, которые метаболизируются в мочевую кислоту. Таким пациентам нужно соблюдать диету, состоящую из фруктов, овощей и цельного зерна, а также ограничивать употребление алкоголя.
- Пациентам с оксалатными камнями нельзя употреблять шпинат, орехи и пшеничные отруби. Оксалаты также содержатся в некоторых фруктах и овощах, таких как ревень, свекла и картофель, поэтому их тоже желательно избегать.
- При отложении кальциевых камней рекомендуется ограничить употребление молочных продуктов из-за высокой концентрации кальция.
- Пациентам с фосфатными камнями следует ограничить употребление пиццы, орехов, пахты, оливок, снеков солений, соленого и консервированного мяса, рыбы, птицы. Это продукты содержат много соли, которая влияет на минеральный обмен, увеличивая концентрацию фосфора и отложение его в почках.
Проверенный метод профилактики появления камней в почках – адекватное потребление жидкости, особенно воды. Пациенты с нефролитиазом должны выпивать не менее 2,5 литров жидкости в день, а при склонности к образованию отложений, содержащих соли мочевой кислоты, эту дозу нужно увеличить.
Диета при нефролитиазе
Восстановление сердечно-сосудистой системы после запоя
После вывода из запоя состояние человека ухудшается из-за тахикардии и повышенного давления. Для исправления ситуации врач назначает гипотензивные препараты — чаще всего это Анаприлин или Коринфар. Необходимо точно следовать инструкции по приему лекарственных средств, чтобы не усугубить состояние больного.
По возможности включить в рацион мёд, яблоки, курагу, напитки с калиной, цитрусовые. В них содержится калий, этот минерал жизненно необходим для нормальной работы сердца и сосудов.
Не нужно продолжать восстановление после запоя дома, если состояние больного не улучшается. Обязательно попросите помощи у врачей, возможно, потребуется госпитализация.

Овощи и фрукты для очищения почек
Хорошим дополнением к программе очищения почек травами послужит специальная диета, богатая овощами и фруктами с мочегонным и детокс-эффектом. Овощи с мочегонным эффектом:
- сельдерей;
- огурец;
- петрушка;
- укроп;
- морковь;
- брокколи;
- лук;
- чеснок.
Ягоды с мочегонным действием:
- арбуз;
- клубника;
- крыжовник;
- черника;
- клюква.
Достигнуть хорошего результата можно с помощью свежевыжатых овощных соков, которые следует принимать натощак. Для почек наиболее полезными являются напитки из моркови, сельдерея, корня петрушки. Их можно пить как отдельно, так и смешивая в разных пропорциях. Хороший очистительный эффект дает напиток из сока петрушки (четверть стакана), воды (четверть стакана), лимонного сока и меда.
При наличии проблем с почками обязательно следует обратить внимание на шиповник. Отвар спелых ягод дикой розы полезно пить хотя бы дважды в день
Напиток готовят из 2 столовых ложек ягод и 1 стакана воды. Все вместе кипятят 15 минут, настаивают и принимают 2-3 раза в день по трети стакана.
Клюквенный сок – одно из самых популярных и наиболее эффективных натуральных средств для улучшения функциональности мочевыводящей системы. Клюква помогает очистить почки от избытка оксалата кальция, который способствует образованию камней. Но следует знать, что выраженным очистительным эффектом обладает только свежий сок клюквы. Если и покупать напиток в магазине, то обязательно выбирать без сахара, консервантов и искусственных ароматизаторов.
Натуральный лимонный сок увеличивает в моче концентрацию цитрата, который также предотвращает формирование камней в почках. Для достижения очистительного эффекта подходит напиток из сока 4-5 лимонов и 1 литра теплой воды.
Яблочный сок эффективно очищает не только почки, но и печень, желчный пузырь. Но как в случае с большинством других фруктовых или овощных соков, использовать надо свежеприготовленный продукт. Очистительная программа с применением яблочного сока рассчитана на 3 дня. В эти дни напиток следует употреблять строго по часам: в 8 утра, затем в 10, 12, 13 16, 18 и в 20 часов. Два первых и два последних приема состоят из 1 стакана сока, в остальное время следует выпивать по 2 стакана напитка.
Ягоды винограда полезны для почек в первую очередь благодаря содержанию ресвератрола. Это вещество – хорошая профилактика воспаления и поликистоза почек. Оздоровительный эффект не только для мочевыделительной системы, но и для печени и поджелудочной железы создают водоросли. Результаты научных опытов показали, что достаточно употреблять этот продукт в течение 22 дней, чтобы снизить риск болезней почек.
Восстановление деятельности ЖКТ
Последствие запоя — формирование воспалительных процессов на слизистых желудочно-кишечного тракта. Это может спровоцировать развитие язвы, гастрита, других заболеваний.
Восстановиться после запоя поможет дробное питание небольшими порциями. Кисели и овсяные отвары, включенные в рацион, будут препятствовать распространению воспалительных процессов.
Нехватка белка — еще одно негативное последствие длительных запоев. Дефицит белка устранят:
- нежирный куриный бульон;
- молоко и особенно кисломолочные продукты;
- большое количество жидкости для восстановления обменных процессов.
Разумеется, нужно отказаться от соленой, острой пищи, исключить жирные продукты, копчености, сладкие газировки с красителями.
Механизм развития диареи после курса антибиотиков
Антибиотик-ассоциированная диарея (ААД) развивается в результате гибели и патогенных бактерий, и полезных микроорганизмов. Дисбаланс микрофлоры называется дисбиозом. Согласно статистическим данным, источником такого расстройства пищеварения может быть до ⅕ используемых в медицинской практике видов антибиотиков. Обычно такое явление возникает в результате приема средств широкого спектра действия.
Как правило, такой вид диареи не имеет других признаков, в отличие от пищевого отравления. К основным симптомам отравления антибиотиками относят водянистый или жидкий стул, реже — схваткообразные боли в животе. Чаще всего состояние кишечника приходит в норму уже спустя 2–3 дня.
В очень редких случаях антибактериальная терапия может стать причиной колонизации слизистых оболочек патогенными микроорганизмами — Clostridium difficile и Salmonella. Они провоцируют тяжелые инфекции с упорно протекающей диареей, что повышает риск обезвоживания и может привести к серьезным последствиям для здоровья.
Антибиотик-ассоциированная диарея может возникать на фоне длительного применения подходящих доз препарата, причем необязательно в форме таблеток — к такому результату могут привести и инъекции. Однако отравление может возникнуть и из-за передозировки. Каждый антибиотик оказывает токсическое действие на разные органы, поэтому учитывается категория лекарственного средства. К общим симптомам передозировки относят следующие:
- высокая температура тела (до 39–40 ˚C);
- диарея;
- рвота;
- боль в мышцах;
- боль в правом подреберье;
- перепады артериального давления;
- тахикардия или брадикардия;
- боль в суставах;
- головокружение и др.
При токсическом поражении печени могут появляться следующие признаки: желтушность кожи и склер, зуд кожи, вздутие живота и др. При поражении почек объем мочи значительно снижается, при этом возникает сильное чувство жажды. Отравление аминогликозидами приводит к появлению признаков токсического отита: острой боли в ушах, снижению остроты слуха, чувству заложенности и др. Все состояния, связанные с передозировкой антибиотиками, требуют немедленного лечения отравления
Важно как можно скорее вызвать скорую помощь
Проведение инфузионной терапии
Внутривенные вливания должен проводить только квалифицированный специалист, который знаком с особенностями введения различных веществ, их сочетанием и возможной реакцией организма пациента
Особое внимание уделяется скорости введения инфузионного раствора с растворенными средствами. Доверяйте свое здоровье только действующим профессионалам
Это позволит избежать неблагоприятных последствий для здоровья: появления гематомы, аллергической реакции, боли и покраснения.
Сначала место введения препарата (как правило, это локтевой сгиб) обрабатывается антисептиком. Вена подготавливается традиционным способом с помощью жгута и фиксируется натягиванием кожи. Игла вводится тогда, когда кисть сжата в кулак; жгут снимается при появлении крови в канюле иглы. Далее к канюле присоединяется инфузионная система и открывается зажим, открывая ход току жидкости. Скорость капель регулируется в зависимости от рекомендаций врача.
Во время процедуры за процессом следит медицинская сестра
В конце процедуры зажим перекрывается, игла осторожно вытаскивается из вены при использовании ватного диска, смоченного антисептиком. Как правило, место внутривенного вливания забинтовывают с целью остановки кровотечения.
Допустимые нормы кальция (международные рекомендации)
Если у вас были камни из оксалата кальция, ограничьте потребление продуктов с высоким содержанием оксалата (>10 мг на порцию). Многие из этих продуктов полезны для здоровья, поэтому полностью отказываться от них не стоит.
Допустимые нормы кальция
| Половая принадлежность | Возраст | Норма кальция |
| Всем взрослым | 19-50 лет | 1000 мг |
| Женщины | 51-70 лет | 1200 мг |
| Мужчины | 51-70 лет | 1000 мг |
| Все взрослые | >70 лет | 1200 мг |
Пища с высоким уровнем (> 10 мг на порцию) оксалатов включает большой перечень продуктов. Среди них часто включаются в меню в Европе:
- шпинат, свекла (корень и листья);
- ревень, сушеный инжир;
- арахис, миндаль, фундук;
- соевые бобы;
- черный чай;
- пшеничные отруби;
- гречневая крупа;
- темный шоколад.
Важно понимать, что содержание оксалатов может варьироваться в зависимости от места выращивания продукта, времени года, обработки, выращивания органическим или традиционным способом, замачивания или варки и т. д
Причины цистита
Воспаление может быть вызвано различными причинами. Например, выделяют токсический и аллергический циститы. Однако в большинстве случаев цистит вызывается инфекцией.
Инфекция в мочевой пузырь может попасть следующим образом:
- восходящим путём – по мочеиспускательному каналу. Это наиболее частый путь проникновения инфекции. В этом случае цистит развивается как осложнение уретрита;
- нисходящим путём – из почки по мочеточнику (при воспалительном процессе в почке, например, хроническом пиелонефрите);
- лимфогенным – с током лимфы из органов малого таза (у женщин – при воспалении придатков, эндометрите и др.);
- гематогенным – с током крови. Встречается редко, однако этим путём инфекция может попасть из отдалённых очагов воспаления;
- прямым путём – при прорыве гнойников из окружающих мочевой пузырь тканей внутрь пузыря. Инфекция может быть занесена при оперативном или инструментальном вмешательстве, а также — при установке катетера.
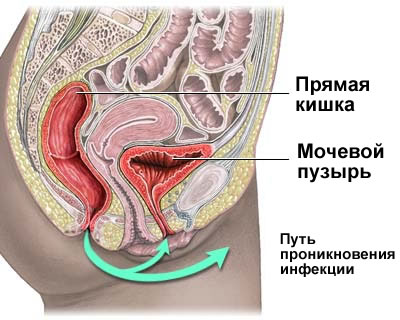 Причины цистита
Причины цистита
Возбудителем цистита чаще всего выступает кишечная палочка (от 80 до 95% случаев острого неосложненного цистита). Эта бактерия в норме встречается в прямой кишке, при попадании в мочеиспускательный канал она способна привести к воспалению. Также возбудителем цистита могут быть и другие бактерии (энтерококки, энтеробактерии, стафилококки и др.). Ещё одну группу возбудителей образуют инфекции, передающиеся половым путём (ИППП): хламидии, трихомонады, микоплазма, уреаплазма, грибы рода Candida (возбудитель молочницы), герпес.
Цистит считается «женским» заболеванием, так как им болеют, в основном, женщины. Цистит у мужчин встречается редко и, как правило, является осложнением хронического простатита, не требующим отдельного лечения: при снятии воспаления предстательной железы уходят и признаки цистита.
То, что женщины часто болеют циститом, объясняется строением женского организма. Мочеиспускательный канал у женщин — короткий и широкий; он располагается относительно близко к анальному отверстию. Кишечной палочке легче попасть в него, чем в мочеиспускательный канал у мужчин, и проще подняться по нему в мочевой пузырь. Как правило, воспалительному процессу в мочевом пузыре предшествуют воспаление влагалища (вагинит) или нарушение вагинальной микрофлоры (бактериальный вагиноз).
Также инфекция в мочеиспускательный канал может попасть во время полового акта. В этом случае признаки цистита обычно появляются в течение последующих 12-ти часов.
Факторы, способствующие развитию цистита
Вероятность возникновения цистита возрастает в случае:
- травмы слизистой оболочки мочевого пузыря;
- застойных явлений в малом тазу (нарушениях кровообращения);
- снижения иммунитета;
- переохлаждения;
- переутомления, стресса;
- гормональных изменений (во время беременности);
- неполного освобождения мочевого пузыря. Застой мочи способствует размножению патогенных микробов.
Как восстановиться с помощью нарколога
Обращение в хорошую наркологическую клинику — гарантия того, что восстановление от запоя пройдет с хорошим конечным результатом. Комплексное лечение избавит от осложнений, постоянный медицинский контроль обеспечит быструю стабилизацию психического и физического здоровья.
Классический план восстановления организма включает в себя такие этапы:
- Детоксикационная капельница. Быстро очищает кровь от токсинов, нивелирует опасное воздействие длительного запоя.
- Симптоматическая терапия. Алкоголь вредит всем органам и системам. После клинического и аппаратного обследования в клинике больному назначается адекватное его состоянию медикаментозное лечение.
- Психотерапия. Мозг и нервная система страдают от запоя не меньше, чем внутренние органы. Психика алкоголика подвергается серьезному испытанию. Восстановительный курс у нарколога включает в себя улучшение общих показателей психоэмоционального фона, убеждение в необходимости полного отказа от алкоголя. В программе — посещение индивидуальных и групповых занятий, сеансы гипноза, медикаментозное воздействие, творческие занятия, лекции и семинары.
Чтобы лечение и восстановление после запойного состояния прошло максимально эффективно, чтобы предупредить риски последующих срывов, нужна профессиональная помощь. Наша клиника владеет для этого всеми ресурсами: это специалисты, аппаратное обследование, клиническая лаборатория, медикаменты. Оказание психологической поддержки — немалая часть из всех этапов восстановительного процесса. Наши психологи и психотерапевты профессионально проконсультируют и назначат лечение с учетом индивидуальных качеств больного.
Если восстановление после запоя на дому не приводит к желаемому результату, не медлите: обратитесь к профессионалам.
Сколько воды в организме?
Конкретной цифры относительно того, сколько воды содержится в нашем организме, не существует. Показатель зависит от ряда факторов, в том числе от возраста и индивидуальных особенностей. Чем моложе и чем энергичнее наш организм, тем больше в нем содержание жидкости. Наоборот, с приближением старости, характеризующейся активными процессами увядания кожи, падением работоспособности некоторых органов, нарушением функций мозговой деятельности, её количество в силу естественных причин уменьшается, что идет, конечно, во вред организму. Восполнить недостаток H2O можно, соблюдая суточную норму потребления питьевой воды, которая составляет 30-40 мл на каждый килограмм веса. Количество выпитой воды может быть увеличено в связи с летней жарой или отпуском в жарких странах, наличием простудных заболеваний, периодом лактации и прочее.
Оптимальный режим приема воды:
- стакан – натощак,
- еще один – за полчаса до трапезы,
- следующий – через 2,5 часа после приема пищи,
- за 1-1,5 часа перед сном – последний на сегодня стакан жидкости.
Привыкнуть к такому режиму можно за неделю, дальше вы уже не задумываясь, будете пить столько воды, сколько требуется. И запомните – лишний стакан воды вред не нанесет, зато риск развития многих заболеваний значительно снизит.
Мочекислые, цистиновые, оксалатные…
Как мы уже сказали, по структуре почечные камушки бывают самые разные — мочекислые, цистиновые, оксалатные…
Определить, какой именно минерал вы вырастили внутри, важно! Хотя бы для того, чтобы, освободившись от имеющегося камня, постараться избежать образования новых
Диагностика мочекаменной болезни осуществляется при помощи УЗИ или внутривенной урографии. Используя внутривенную урографию, врач получает несколько рентгеновских снимков мочевыделительной системы. Для этого в кровяное русло вводят рентгенконтрастное вещество, которое распространяется по всему телу, пока не достигнет почек, через которые по мочеточникам выводится в мочевой пузырь.
Когда необходимо очищение почек
Почки – это парный орган, расположенный по обе стороны от позвоночника ниже ребер. Они играют важную роль в очищении всего организма от продуктов распада, поддерживают баланс электролитов и принимают участие в продуцировании гормонов. Так происходит когда почки здоровые. Но иногда они посылают нам сигналы о том, что сами нуждаются в очистке.
Дисфункция органа может сказываться на нашем внешнем виде. Иногда проблемы с почками можно распознать по опухшим нижним векам или белым пятнам на ногтях. В некоторых случаях на фоне дисфункции мочевой системы опухает верхняя губа и меняет свою форму. Но, пожалуй, самый очевидный сигнал того, что с почками что-то не так – это цвет и запах мочи.
Сигналы, которые могут указывать на необходимость очистки почек от токсинов: отеки вокруг глаз; отеки рук, ног, лодыжек; болезненное мочеиспускание; очень темная моча; мутная моча с запахом аммиака; появление «пены» в моче.
Если вовремя не помочь почкам, вскоре можно обнаружить у себя целый «букет» недомоганий: повышенное артериальное давление, сонливость, вялость, бледность. Любые из вышеперечисленных симптомов – серьезный повод немедля обратится к врачу. Вполне возможно, что любой из этих признаков сигнализирует о развитии болезни, которую нельзя вылечить натуральными средствами в домашних условиях. Очищение почек силами специальной диеты можно проводить при хорошем самочувствии – для профилактики, или как вспомогательный метод к основному лечению (но только после одобрения врача). Очистка почек помогает вывести из организма избыток мочевой кислоты и ее солей. А именно эти вещества вызывают образование камней и развитие подагры.
Пока не поздно – пейте «Боржоми»!
Уповать на лекарства, растворяющие почечные камни, не стоит. На сегодняшний день, несмотря на заверения различных рекламных роликов, не существует препаратов, способных растворить сформировавшиеся оксалатные и фосфатные камни почек (а именно такие встречаются у большинства пациентов). Поддаются растворению только мочекислые камни (ураты), и то лишь в некоторых случаях.
Минеральные воды наших курортов в качестве лечения могут рекомендоваться, только если камень маленький и благодаря этому может легко отойти из организма. И уж чего точно не стоит делать — так это отправляться на курорт вопреки мнению врача, который предлагает вам оперативное удаление камня. Тем более что на сегодняшний день операции возможны весьма щадящие.







